ご家族・お友達優待

アルテミスご出産の方一名につき一枚、ご家族またはお友達がアルテミスで出産する際、その方の出産費用が10,000円値引きになる優待券を差し上げます。
×ボタンまたは黒い背景をクリックするとウィンドウが閉じます。
以下、病院選びの参考にしてください。
毎週土曜日に病棟見学会を実施していましたが、現在は感染症対策のため休止しています。ヴァーチャル病棟見学会で院内の様子をご覧ください。
予定日が決定したら、医師の指示に従い、継続的に妊婦健診を受けてください。妊婦健診の際に質問があれば、遠慮なく医師へお尋ねください。質問しづらいことや質問し忘れたことがある場合は、診察後にスタッフにお声かけください。迅速に対処します。
無痛分娩に対応しています。
出産後の患者様が入院生活を送る3階病棟は、全室個室シャワー付きです。

プルメリア 全1室(18.06㎡) 南側角 富士山ビュー セミダブルべッド シャワー・ド・バス シャワートイレ ハイレゾステレオ インターネットテレビ ヘアドライヤー1400W(サロン仕様) シングルソファーベッド ※ テラスは非常用の為、出られません。

カサブランカ 全2室(19.93~19.98㎡) 南側 セミダブルべッド シャワー・ド・バス シャワートイレ ハイレゾステレオ インターネットテレビ ヘアドライヤー1400W(サロン仕様) セミダブルソファーベッド ※ テラスは非常用の為、出られません。

ジャスミン 全8室(14.12~16.21㎡) 南側 シングルべッド シャワー・ド・バス シャワートイレ ハイレゾステレオ インターネットテレビ ヘアドライヤー1300W シングルソファーベッド ※ テラスは非常用の為、出られません。

マーガレット 全10室(11.73~13.18㎡) 北側 デッキテラス付き シングルべッド シャワー・ド・バス シャワートイレ ハイレゾステレオ インターネットテレビ ヘアドライヤー1300W シングルソファーベッド(335・336のみ)

アルテミス 全8室(11.35~12.80㎡) 南側 シングルべッド シャワー・ド・バス シャワートイレ テレビ ヘアドライヤー1300W アロマポット ※ テラスは非常用の為、出られません。
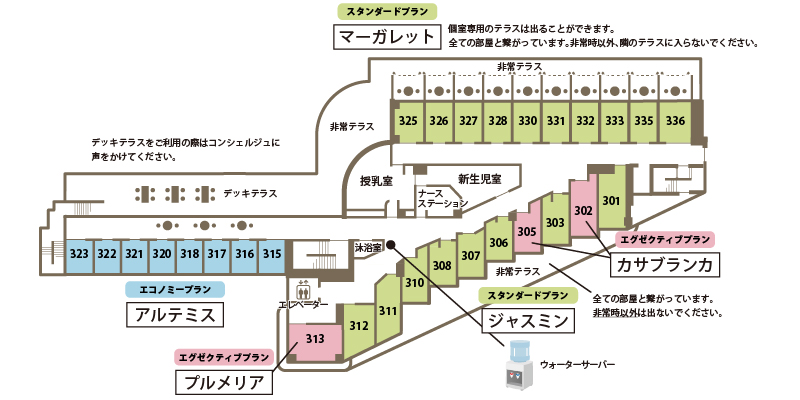
各お部屋は三つの出産プランに組み込まれています。
当院で出産を予定されている方には、エグゼクティブプランまたはスタンダードプランのいずれかを選んで頂きます。
※出産オリエンテーションでお渡しする書類(「出産プランの希望」)でご希望のプランを指定し提出してください。エコノミープランをご希望の方は、「出産プランの希望」の利用リクエスト欄にチェックを入れていただければ、病室の空き状況によりご案内します。
| プラン比較表 | エグゼクティブプラン | スタンダードプラン | エコノミープラン | |||
|---|---|---|---|---|---|---|
| 部屋 | プルメリア | カサブランカ | ジャスミン | マーガレット | アルテミス | |
| ベッド | セミダブル | シングル | ||||
| ソファーベッド | シングル | セミダブル | シングル | / | / | |
| シーツ交換 | 2日に1回 | 3日に1回 | ||||
| お食事の配膳 | 4階カフェテリアまたは部屋配膳です。 | |||||
| セレブレーションディナーの配膳 | ご家族とお食事:カフェテリア お一人でお食事:カフェテリアか部屋配膳(選択可) | |||||
| 設備 | インターネットテレビ(42型/32型) ハイレゾステレオ・電気ケトル・ドライヤー |
テレビ(19型)・ドライヤー | ||||
| プレゼント | リラクゼーションプレミアムチケット、ミネラルウォーター(500ml)毎日 2本、ロンパース&肌着 2セット、ロクシタンギフトセット(ファイブハーブス リペアリング、プロバンスアロマ、シアバターソープ、ハンドクリーム)アロマオイル 1本(生活の木)、ティーバッグ(10個) | リラクゼーションベーシックチケット、ミネラルウォーター1本 | ||||
| アメニティ | ルームライトバスタオルフェイスタオルパジャマアロマポットボールペンメモ帳目覚まし時計防災セットスリッパロクシタンアメニティ(シャンプー、コンディショナー、シャワージェル、石けん)洗面用具(歯ブラシセット、マウスウォッシュ、バスキャップ、ボディ用ウォッシュボール、ヘアバンド、ヘアブラシ、コットン&綿棒)ハンドクリーム 2本(ダージリンティーの香り) | |||||
| 退院時間 | 10:00~14:00 | 10:00~11:00 | ||||
| 退院時間延長 | 無料 | 有料:5,000 | 不可 | |||
| 会計時間指定 | 可 (日祝除く) | 不可 | ||||
経営環境に大きな変化がある場合を除き、原則として値上げは考えていません。安心して出産のご計画をお立てください。
下の表は出産育児一時金を織り込んだ各出産プランの収支のモデルです。エコノミープランでは99,200円の返金。スタンダードプランでは79,400円の返金。エグゼクティブプランは10,600円の追加支払いで利用できます。参考にしていただければ何よりです。
| エコノミープラン | スタンダードプラン | エグゼクティブプラン | |
|---|---|---|---|
| 分娩料 | 600,800 | 620,600 | 710,600 |
| 出産育児一時金 | -500,000 | -500,000 | -500,000 |
| 分娩予約金(Bプラン) | -200,000 | -200,000 | -200,000 |
| 退院時の支払い | 返金 99,200 | 返金 79,400 | 10,600 |
| エコノミープラン | |
|---|---|
| 分娩料 | 600,800 |
| 出産育児一時金 | -500,000 |
| 分娩予約金(Bプラン) | -200,000 |
| 退院時の支払い | 返金 99,200 |
| スタンダードプラン | |
| 分娩料 | 620,600 |
| 出産育児一時金 | -500,000 |
| 分娩予約金(Bプラン) | -200,000 |
| 退院時の支払い | 返金 79,400 |
| エグゼクティブプラン | |
| 分娩料 | 710,600 |
| 出産育児一時金 | -500,000 |
| 分娩予約金(Bプラン) | -200,000 |
| 退院時の支払い | 10,600 |

優待名をクリックすると説明が表示されます。
| 名称 | 優待額 | 優待券 | 他優待との併用 |
|---|---|---|---|
| リピーター優待 | 20,000円 | / | × |
| ご家族・お友達優待 | 10,000円 | 退院時に差し上げています | × |
| レニア会クリニック優待 | 10,000円 | 紹介元の医療機関より優待券を差し上げます | × |
| ウイメンズ・クリニック大泉学園 体外受精支援優待 | 10,000円 | 〇 | |
| 提携クリニック優待 | 5,000円 | × |
| リピーター優待 |
|---|
| 20,000円 |
| ご家族・お友達優待 |
| 10,000円 |
| 退院時に優待券を差し上げます。 |
| レニア会クリニック優待 |
| 10,000円 |
| ウイメンズ・クリニック大泉学園/あおぞらレディスクリニックで紹介状と一緒に優待券を受け取ってください。 |
| ウイメンズ・クリニック大泉学園 体外受精支援優待 |
| 10,000円 |
| 提携クリニック優待 |
| 5,000円 |
| クリニックで紹介状と一緒に優待券を受け取ってください。 |
出産育児一時金は、産科医療補償制度に加入している医療機関で出産した方に、赤ちゃん一人につき500,000円を支給する制度です(産科医療補償制度に加入していない医療機関では488,000円)。
直接支払制度を利用した場合、患者様に代わり当院が保険者(健康保険組合または自治体)へ一時金の請求手続きを行い 500,000円の支給を受けます。直接支払制度を利用した場合(Bプラン)の分娩予約金は200,000円です。直接支払制度を利用しない場合(Aプラン)は500,000円の分娩予約金を申し受けます。
東京都、所沢市等にお住まいの方は、新生児聴覚検査の費用3,000円(非課税、保険適用外)の公費負担を受けることができます。公費負担を受けるには妊娠届出時に「新生児聴覚検査受診票」を取得してください。その他の地域にお住まいの方は、各自治体にお問い合わせください。
産科医療補償制度の目的は以下の通りです。
産科医療補償制度の掛金として各プランの費用とは別に12,000円を申し受けます。出産する患者様に登録証をお渡ししますので、通院中の方は20週6日までに所定の登録用紙に必要事項を記入して提出してください。他院で登録証の交付を受けた方は、受付に提示してください。
「他より安い」と思って利用すると、後から別料金が加算されて思った以上の出費になることがあります。そこで、医療機関の料金を比較する際に便利なチェックリストを作りました。お役立てください。
| チェック項目 | アルテミスは? | |
|---|---|---|
| Webサイトで出産費用を表示していますか? | 正常分娩(6日入院)の費用を全額表示しています。 | |
| 産科医療補償制度の掛金は? | 別に表示しています。 | |
| 他に別立てで請求される項目はありませんか? | ありません。正常分娩の分娩料は全項目を含んでいます:入院料(母子)、分娩基本料、付帯費用(出生証明書、分娩セット&キット代金、産後検査料(尿・採血・血圧・体重)、胞衣胎盤処理料一式、産後処置基本料、分娩時処置基本料、ベビー処置料、K2シロップ)。 | |
| 室料は別立てですか? | 室料込みです。なお、アルテミスは全室個室です。 | |
| 分娩が時間外や休日や深夜になった時、時間外料金が加算されますか? | 一切ありません。 | |
| Webサイトで出産費用を表示していますか? |
| アルテミスは正常分娩(6日入院)の費用を全額表示しています。 |
| 産科医療補償制度の掛金は? |
| アルテミスは別に表示しています。 |
| 他に別立てで請求される項目はありませんか? |
| ありません。正常分娩の分娩料は全項目を含んでいます:入院料(母子)、分娩基本料、付帯費用(出生証明書、分娩セット&キット代金、産後検査料(尿・採血・血圧・体重)、胞衣胎盤処理料一式、産後処置基本料、分娩時処置基本料、ベビー処置料、K2シロップ)。 |
| 室料は別立てですか? |
| 室料込みです。なお、アルテミスは全室個室です。 |
| 分娩が時間外や休日や深夜になった時、時間外料金が加算されますか? |
| 一切ありません。 |
予定日が近づいたら、以下のページをご確認ください。
パートナーまたは実母に赤ちゃん誕生の瞬間に立ち会っていただけます。
正常分娩と帝王切開のそれぞれの場合の入院期間について説明します。いずれの場合も、母体の回復状況により、医師が入院期間の延長を指示することがあります。また、ご本人の要望により入院期間を延長することもできます。延長費用は母親が20,000円/日、ベビーは10,000円/日です。
 出産当日を0日目と考え、産後1日目の10:30から母子同室を始めます。24時間母子同室が基本方針ですが、お母さんが心身に負担を感じる場合は新生児室でお預かりします。
出産当日を0日目と考え、産後1日目の10:30から母子同室を始めます。24時間母子同室が基本方針ですが、お母さんが心身に負担を感じる場合は新生児室でお預かりします。
退院日までに、入院費用の概算を部屋にお届けします。会計スタッフが9:00~10:30に部屋に訪問しますので、会計を済ませて退院していただきます。退院日が日・祝日の場合は、9:30~10:30に1階総合受付・会計窓口で会計をお済ませください。会計後に病棟スタッフが部屋に訪問し、母子手帳と出生届をお渡しします。
エグゼクティブプランをご利用の患者様は会計時間の指定が可能です(日・祝を除く)。
| 午前退院(~11:00) |
|
|---|---|
| 午後退院(~14:00) |
|